胃は食道と十二指腸の間にある嚢状の消化管で上腹部中央に位置します。
食道に続く部分が噴門、十二指腸に続く部分が幽門で、おおまかに中央部を体部、噴門側を胃底部、幽門側を前庭部といいます。
また、胃癌取り扱い規約では、胃を3等分して上部、中部、下部に分けています。
胃の壁は他の消化管と同様5層からなり、食物が通る内側から粘膜、粘膜下層、固有筋層、漿膜下層、漿膜(腹膜)となります。
胃液は粘膜にある腺組織から分泌されます。また、がんはこれら腺組織から発生するものがほとんどです。
胃は食物を胃液と混じて消化して細かくし、少しずつ十二指腸へ送り出し、小腸で栄養物のさらなる消化吸収を助けます。
胃液のほとんどは塩酸(胃酸)で、消化酵素はわずかしか含まれていません。それ以外には、ビタミンB12を小腸で吸収されやすくする物質も分泌しています。
胃切除を行うと長期には貧血が起こることがあります。
胃がんは最近減少傾向にありますが、依然上位を占めています。粘膜に発生して壁を深部へあるいは横へ広がります。
①罹患率と死亡率
胃がんの年齢調整罹患率は男性では人口10万に対して83.2、女性は31.6で男性第1位、女性第2位です。(2000年)
粗死亡率は男性では人口10万に対して53.3、女性では27.4で男性第2位、女性第1位です。(2004年)
②生存率
胃がんに対して肉眼的に完全に取りきれた定型手術がなされた場合の5年生存率は後に述べる病期のIA期のがんで、93.4%、IB期のがんで87.0%です。
病期が進むにつれて生存率が悪くなりますので早期発見早期治療が重要となります。(日本胃癌学会)
食思不振、悪心、嘔吐、上腹部不快感、腹痛、全身倦怠感、腫瘤触知などがあります。
① 胃X腺検査(バリウム検査)
食事制限の後、バリウムを飲み少し空気を入れることにより胃を膨らまし、胃の壁(粘膜)の表面にバリウムが薄く覆うようにします。
この状態でX線写真をとります。腫瘍の存在部位と大きさを決定します。
② 胃内視鏡検査(胃カメラ)
胃がんの確定診断のために必須で、正確な位置や大きさなどがわかります。
多くの場合、同時に組織が採取され良性・悪性の診断(病理組織診断)がなされます。
③ 腫瘍マーカー
他のがんほど有用なマーカーはありませんが、CEA・CA19-9が参考となります。
④ CT、MRI、超音波検査、PET検査など
胃癌に関しては原発巣での進みぐあいと肝臓や肺、腹膜、骨盤内の転移・再発を調べるために用いられます。
⑤ 病理組織診断
腫瘍組織の一部を採取して顕微鏡的に良・悪性を決定します。胃内視鏡検査時に採取されることが多くこれにより確定診断が行われることになります。
腫瘍の壁浸潤の深さ(T因子)、リンパ節転移の有無(N因子)、遠隔転移の有無(M因子)により規定され、この臨床病期に応じて治療法が変わってきます。
① T: 腫瘍の壁浸潤の深さ(粘膜からの深さで分類されます)
(ア)T0:腫瘍がない
(イ)T1:腫瘍が粘膜あるいは粘膜下組織がとどまるもの。
T1a:腫瘍が粘膜にとどまるもの。
T1b:腫瘍が粘膜下組織にとどまるもの。
(ウ)T2:腫瘍が粘膜下組織を超えているが固有筋層にとどまるもの。
(エ)T3:腫瘍が固有筋層を超えているが漿膜下組織にとどまるもの。
(オ)T4:腫瘍が漿膜表面に接しているかまたは露出、あるいは他臓器に及ぶもの。
T4a:腫瘍が漿膜表面に接しているかまたはこれを破って腹腔に露出しているもの。
T4b:腫瘍が直接他臓器まで及ぶもの。
② N: 所属リンパ節への転移の状態
(ア) N0:領域リンパ節に転移なし。
(イ) N1:領域リンパ節に1~2個の転移をみとめるもの。
(ウ) N2:領域リンパ節に3~6個の転移をみとめるもの。
(エ) N3:領域リンパ節に7個以上の転移を認めるもの。
N3a:7~15個の転移を認める。
N3b:16個以上の転移を認める。
③ M: 遠隔転移の状態
(ア) M0:遠隔転移なし。
(イ) M1:遠隔転移あり。
④ 日本の胃がん取り扱い規約
肝転移(H)、腹膜転移(P)をその他の遠隔転移(M)と分けていますが、転移があれば病期Ⅳとなります。
さらに腹水中の腫瘍細胞の有無を決定します。陽性であれば病期Ⅳとなります。
(ア) H0:肝転移なし。
(イ) H1:肝転移あり。
(ウ) P0:腹膜転移なし。
(エ) P1:腹膜転移あり。
P1a:胃・大網・小網・横行結腸間膜前葉・膵皮膜・脾臓に限局して腹膜転移を認める。
P1b:上腹部の腹膜に転移を認める。
P1c:中下腹部の腹膜に転移を認める。
(オ) CY0:腹腔細胞診で癌細胞を認めない。
(カ) CY1:腹腔細胞診で癌細胞を認める。
⑤ 早期胃癌と進行胃癌
(ア) 早期胃癌:がんが粘膜下層にまでとどまるもので。(T1)
(イ) 進行癌:がんが粘膜下層をこえて増殖するもの。(T2、T3、T4)
⑥ 病期
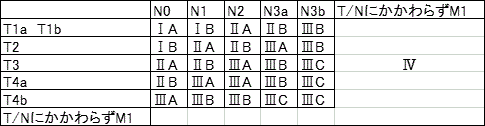
上記T、N、M分類の組み合わせで決まります。
1.進行度分類(臨床分類)

2.進行度分類(病理分類)
治療法には内視鏡的治療、外科療法、放射線療法、化学療法があります。
① 内視鏡的治療
(ア) 内視鏡的粘膜切除術(EMR)
病変の下層部に生理食塩水などを注入して周辺の粘膜を浮き上がらせ、広い範囲の粘膜を焼き切ります。
一般に数日間の入院の上内視鏡治療を行います。
適応:リンパ節転移の可能性がほとんどなく、2cm 以下の大きさで粘膜内に腫瘍が留まっていると考えられるもの。
組織が分化型であること。陥凹性病変では潰瘍がないこと。
(イ) 内視鏡的粘膜下層剥離術(ESD)
腫瘍が大きい場合、病変を電気メスで徐々にはぎ取る方法を応用することにより、大きな腫瘍も一括で切除できるようになってきていますが、EMRに比較すると高度な手技を要するため切除に多少時間がかかりますし、切除面の傷も広くなるため一週間程度の入院が必要となります。
(ウ) 切除組織の病理検索
粘膜下層へ達している場合はリンパ節転移の可能性が高くなりますので、外科的に追加切除、リンパ節郭清を行うことがあります。
② 外科療法
(ア) 局所切除あるいは部分切除術
内視鏡的粘膜切除術と次の縮小手術の中間に位置づけられる手術法で、腫瘍の局所切除や腫瘍を含む胃の分節切除と近傍のリンパ節切除。
(イ) 縮小手術
後で述べる定型的胃切除術に対比して、切除範囲とリンパ節廓清を縮小して行ないます。縮小手術Aと縮小手術Bがあります。
(ウ) 定型手術
胃の2/3以上の切除と腫瘍の存在する部位に比較的近いリンパ節の郭清。
(エ) 拡大手術
定型手術を越える切除術式で、他臓器の合併切除やさらに広範囲のリンパ節郭清を行ないます。
(オ) その他
1.減量手術
肝転移や腹膜転移があり出血、狭窄、低栄養など症状がない症例に対して腫瘍量を減らすために行なわれる胃切除術です。
2.緩和手術(姑息手術)
根治手術が不能で出血、狭窄、低栄養など症状を有するあるいは将来症状が出現する可能性がある症例に対して行なわれ、胃切除や胃空腸吻合術などが行なわれます。
③ 腹腔鏡手術
腹腔鏡を腹部の中に入れ、その画像を見ながら小さな孔から器具を入れて手術を行います。
手術時間は開腹手術より長めですが、小さな傷口で切除が可能ですので術後の疼痛も少なく、術後7~8日前後で退院できるなど負担の少ない手術です。
内視鏡的治療が困難な大きなポリープや早期がんが腹腔鏡手術のよい対象と考えられています。
④ 化学療法
胃がんの化学療法は進行がんの手術後に再発予防を目的とした補助化学療法と根治目的の手術が不可能な進行がん、または再発がんに対する生存期間の延長及びQOLの向上を目的とした化学療法とがあり、全身状態を考慮して行なわれます。
(ア) 術後補助化学療法
治癒切除後の再発予防を目的として行なわれます。
(イ) 術前化学療法
化学療法によりまず腫瘍縮小や微小転移の消滅を図り、ついで遺残した原発巣や転移巣を切除する集学的治療です。
適応には切除可能例と切除不能例があります。
⑤ 放射線療法
胃癌に対しては一般に感受性が低く、対象となることは少ないです。骨転移や癌の浸潤による痛みなどの緩和のために行なわれることがあります。
⑥ 一般には病期別に以下の治療法が推奨されています。
☆ ⅠA期(腫瘍が粘膜に限局している場合)
● 腫瘍組織が分化型で2.0cm以下、あるいは陥凹型で潰瘍なし。
EMR
● 上記以外
縮小手術(胃切除範囲が2/3未満の切除)
☆ ⅠA期(腫瘍が粘膜下層に達している場合)
● 腫瘍組織が分化型で2.0cm以下
縮小手術
☆ ⅠB期(腫瘍が粘膜下層までに限局している場合)
縮小手術
☆ ⅠB期(上記以外)
定型手術(胃切除範囲が2/3以上で2群のリンパ節廓清)
☆ Ⅱ期
定型手術
☆ ⅢA期、ⅢB期(腫瘍が他臓器におよんでいる場合)
拡大手術
☆ ⅢA期、ⅢB期(上記以外)
定型手術、拡大手術
☆ Ⅳ期
緩和手術、化学療法、緩和医療
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |
 |





